След навлизане в зряла възраст, човешкият слух постепенно намалява. На всеки 10 години честотата на загуба на слуха почти се удвоява, а две трети от възрастните на възраст ≥ 60 години страдат от някаква форма на клинично значима загуба на слуха. Съществува корелация между загубата на слуха и комуникативните нарушения, когнитивния спад, деменцията, увеличените медицински разходи и други неблагоприятни последици за здравето.
Всеки човек постепенно ще изпитва свързана с възрастта загуба на слуха през целия си живот. Човешките слухови способности зависят от това дали вътрешното ухо (охлювният кохлея) може точно да кодира звука в невронни сигнали (които впоследствие се обработват и декодират в смисъл от мозъчната кора). Всякакви патологични промени в пътя от ухото до мозъка могат да имат неблагоприятни последици за слуха, но свързаната с възрастта загуба на слуха, засягаща охлювния кохлея, е най-честата причина.
Характерната за свързаната с възрастта загуба на слуха е постепенната загуба на слухови власинкови клетки във вътрешното ухо, отговорни за кодирането на звука в невронни сигнали. За разлика от други клетки в тялото, слуховите власинкови клетки във вътрешното ухо не могат да се регенерират. Под въздействието на кумулативните ефекти на различни етиологии, тези клетки постепенно ще се губят през целия живот на човек. Най-важните рискови фактори за свързана с възрастта загуба на слуха включват по-напреднала възраст, по-светъл цвят на кожата (който е индикатор за кохлеарна пигментация, тъй като меланинът има защитен ефект върху кохлеята), мъжественост и излагане на шум. Други рискови фактори включват рискови фактори за сърдечно-съдови заболявания, като диабет, тютюнопушене и хипертония, които могат да доведат до микроваскуларно увреждане на кохлеарните кръвоносни съдове.
Човешкият слух постепенно намалява с навлизането в зряла възраст, особено що се отнася до чуването на високочестотни звуци. Честотата на клинично значимата загуба на слуха се увеличава с възрастта и на всеки 10 години честотата на загуба на слуха почти се удвоява. Следователно, две трети от възрастните на възраст ≥ 60 години страдат от някаква форма на клинично значима загуба на слуха.
Епидемиологични проучвания показват корелация между загубата на слуха и комуникационните бариери, когнитивния спад, деменцията, увеличените медицински разходи и други неблагоприятни последици за здравето. През последното десетилетие изследванията са фокусирани особено върху въздействието на загубата на слуха върху когнитивния спад и деменцията. Въз основа на тези доказателства, Комисията по деменция към Lancet заключи през 2020 г., че загубата на слуха в средна и напреднала възраст е най-големият потенциално модифицируем рисков фактор за развитие на деменция, представляващ 8% от всички случаи на деменция. Спекулира се, че основният механизъм, чрез който загубата на слуха увеличава когнитивния спад и риска от деменция, са неблагоприятните ефекти на загубата на слуха и недостатъчното слухово кодиране върху когнитивното натоварване, мозъчната атрофия и социалната изолация.
Свързаната с възрастта загуба на слуха постепенно и едва доловимо ще се проявява и в двете уши с течение на времето, без ясни отключващи събития. Тя ще повлияе на чуваемостта и яснотата на звука, както и на ежедневната комуникация на хората. Хората с лека загуба на слуха често не осъзнават, че слухът им намалява и вместо това вярват, че слуховите им затруднения са причинени от външни фактори като неясна реч и фонов шум. Хората с тежка загуба на слуха постепенно ще забелязват проблеми с яснотата на речта дори в тиха среда, докато говоренето в шумна среда ще се чувства изтощено, защото са необходими повече когнитивни усилия за обработка на отслабените речеви сигнали. Обикновено членовете на семейството имат най-добро разбиране за слуховите затруднения на пациента.
Когато се оценяват слуховите проблеми на пациент, е важно да се разбере, че възприятието на слуха от човек зависи от четири фактора: качеството на входящия звук (като например затихване на речевите сигнали в помещения с фонов шум или ехо), механичният процес на предаване на звука през средното ухо до кохлеята (т.е. проводим слух), кохлеята, която преобразува звуковите сигнали в невронни електрически сигнали и ги предава до мозъка (т.е. сензорно-неврален слух), и мозъчната кора, която декодира невронните сигнали в смисъл (т.е. централна слухова обработка). Когато пациентът открие проблеми със слуха, причината може да е някоя от четирите части, споменати по-горе, и в много случаи вече е засегната повече от една част, преди проблемът със слуха да стане очевиден.
Целта на предварителната клинична оценка е да се прецени дали пациентът има лесно лечима кондуктивна загуба на слуха или други форми на загуба на слуха, които може да изискват допълнителна оценка от отоларинголог. Кондуктивната загуба на слуха, която може да се лекува от семейни лекари, включва отит на средното ухо и церуменална емболия, които могат да бъдат определени въз основа на медицинска анамнеза (като остро начало, придружено от болка в ухото, и пълнота в ухото, придружена от инфекция на горните дихателни пътища) или отоскопско изследване (като пълна церуменална емболия в ушния канал). Съпътстващите симптоми и признаци на загуба на слуха, които изискват допълнителна оценка или консултация от отоларинголог, включват секреция от ухото, абнормна отоскопия, персистиращ шум в ушите, замаяност, слухови колебания или асиметрия или внезапна загуба на слуха без кондуктивни причини (като излив в средното ухо).
Внезапната сензорневрална загуба на слуха е една от малкото загуби на слуха, които изискват спешна оценка от отоларинголог (за предпочитане в рамките на 3 дни от началото), тъй като ранната диагноза и използването на глюкокортикоидна интервенция могат да подобрят шансовете за възстановяване на слуха. Внезапната сензорневрална загуба на слуха е сравнително рядка, с годишна честота от 1/10000, най-често при възрастни на 40 или повече години. В сравнение с едностранната загуба на слуха, причинена от проводими причини, пациентите с внезапна сензорневрална загуба на слуха обикновено съобщават за остра, безболезнена загуба на слуха в едното ухо, което води до почти пълна невъзможност да чуват или разбират говорещите други хора.
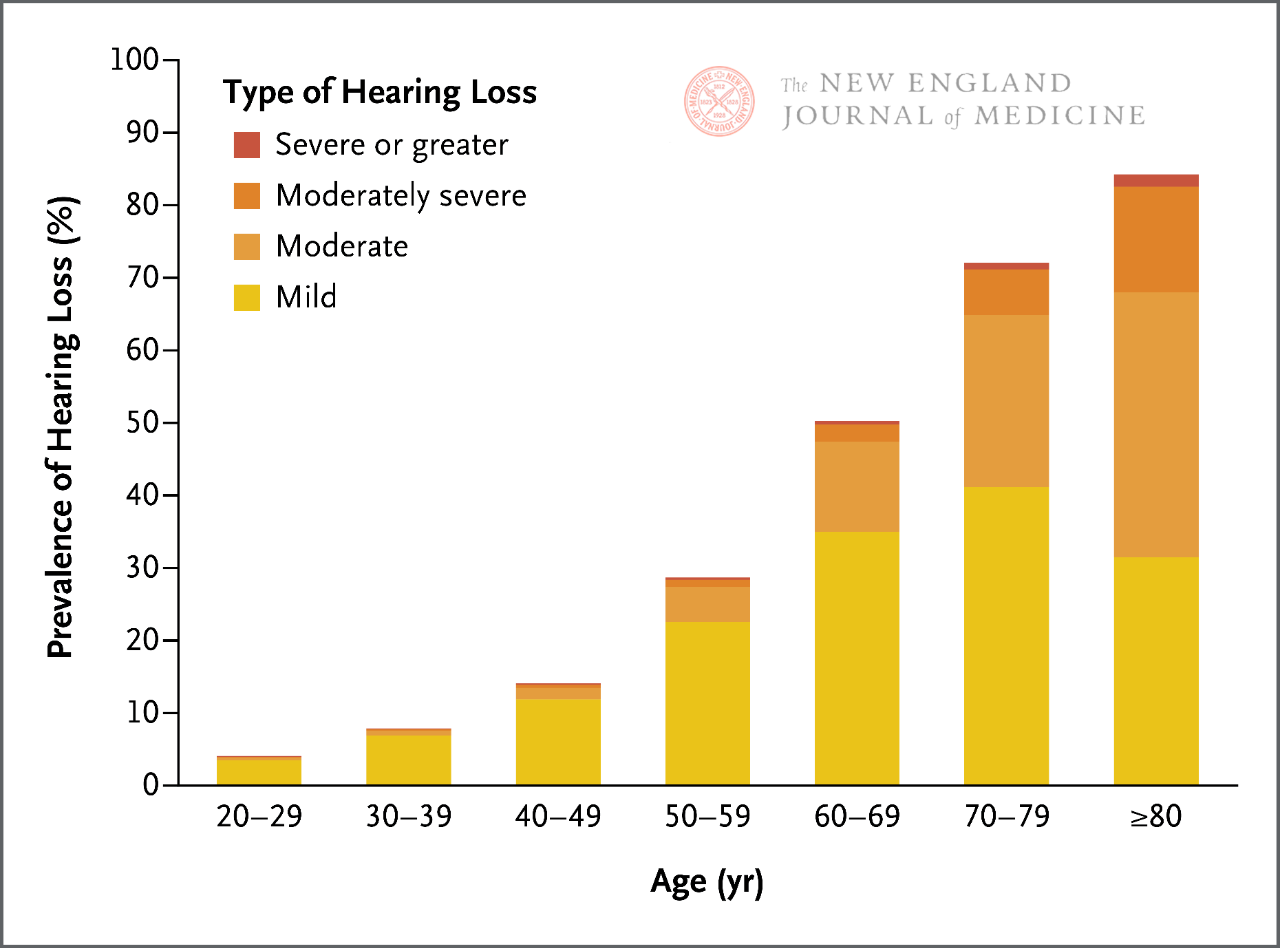
В момента съществуват множество методи за скрининг на загуба на слуха до леглото на пациента, включително тестове за шепот и тестове за усукване на пръсти. Чувствителността и специфичността на тези методи за тестване обаче варират значително и тяхната ефективност може да бъде ограничена въз основа на вероятността от свързана с възрастта загуба на слуха при пациентите. Особено важно е да се отбележи, че тъй като слухът постепенно намалява през целия живот на човек (Фигура 1), независимо от резултатите от скрининга, може да се заключи, че пациентът има определена степен на свързана с възрастта загуба на слуха, въз основа на възрастта, симптомите, показващи загуба на слуха, и липсата на други клинични причини.
Потвърдете и оценете загубата на слуха и насочете пациента към аудиолог. По време на процеса на оценка на слуха, лекарят използва калибриран аудиометър в звукоизолирана стая, за да тества слуха на пациента. Оценете минималния интензитет на звука (т.е. праг на слуха), който пациентът може надеждно да долови в децибели в диапазона от 125-8000 Hz. Ниският праг на слуха показва добър слух. При деца и млади хора прагът на слуха за всички честоти е близо до 0 dB, но с нарастване на възрастта слухът постепенно намалява и прагът на слуха постепенно се увеличава, особено за високочестотни звуци. Световната здравна организация класифицира слуха въз основа на средния праг на слуха на човек при най-важните звукови честоти за речта (500, 1000, 2000 и 4000 Hz), известен като средна стойност на чистия тон за четири честоти [PTA4]. Клиницистите или пациентите могат да разберат влиянието на нивото на слуха на пациента върху функцията и подходящите стратегии за управление въз основа на PTA4. Други тестове, провеждани по време на слухови тестове, като например тестове за костна проводимост и езиково разбиране, също могат да помогнат за определяне дали причината за загубата на слуха може да е кондуктивна загуба на слуха или загуба на слуха от централна слухова обработка и да предоставят насоки за подходящи планове за рехабилитация на слуха.
Основната клинична основа за справяне със свързаната с възрастта загуба на слуха е подобряването на достъпността на речта и други звуци в слуховата среда (като музика и звукови аларми), за да се насърчи ефективната комуникация, участието в ежедневните дейности и безопасността. Понастоящем няма възстановителна терапия за свързана с възрастта загуба на слуха. Лечението на това заболяване се фокусира главно върху защитата на слуха, приемането на комуникационни стратегии за оптимизиране на качеството на входящите слухови сигнали (извън конкурентния фонов шум) и използването на слухови апарати, кохлеарни импланти и други слухови технологии. Процентът на използване на слухови апарати или кохлеарни импланти сред обслужваната популация (определен от слуха) все още е много нисък.
Фокусът на стратегиите за защита на слуха е върху намаляването на излагането на шум, като се стои далеч от източника на звук или се намалява силата на звука на източника на звук, както и чрез използване на устройства за защита на слуха (като например тапи за уши), ако е необходимо. Комуникационните стратегии включват насърчаване на хората да водят разговори лице в лице, поддържане на разстояние една от друга по време на разговори и намаляване на фоновия шум. При общуване лице в лице слушателят може да получава по-ясни слухови сигнали, както и да вижда израженията на лицето и движенията на устните на говорещия, което помага на централната нервна система да декодира речевите сигнали.
Слуховите апарати остават основният метод за лечение на свързана с възрастта загуба на слуха. Слуховите апарати могат да усилват звука, а по-усъвършенстваните слухови апарати могат също да подобрят съотношението сигнал/шум на желания целеви звук чрез насочени микрофони и цифрова обработка на сигнала, което е от решаващо значение за подобряване на комуникацията в шумна среда.
Слуховите апарати без рецепта са подходящи за възрастни с лека до умерена загуба на слуха. Стойността на PTA4 обикновено е по-малка от 60 dB и тази популация представлява 90% до 95% от всички пациенти със загуба на слуха. В сравнение с това, слуховите апарати с рецепта имат по-високо ниво на звукова мощност и са подходящи за възрастни с по-тежка загуба на слуха, но могат да бъдат закупени само от специалисти по слухопротезиране. След като пазарът узрее, се очаква цената на слуховите апарати без рецепта да бъде сравнима с висококачествените безжични тапи за уши. Тъй като работата на слуховите апарати се превръща в рутинна характеристика на безжичните слушалки, слуховите апарати без рецепта може в крайна сметка да не се различават от безжичните слушалки.
Ако загубата на слуха е тежка (стойност на PTA4 обикновено ≥ 60 dB) и все още е трудно да се разбират другите след използване на слухови апарати, може да се приеме операция за кохлеарна имплантация. Кохлеарните импланти са невронни протезни устройства, които кодират звук и директно стимулират кохлеарните нерви. Имплантират се от отоларинголог по време на амбулаторна операция, която отнема около 2 часа. След имплантацията пациентите се нуждаят от 6-12 месеца, за да се адаптират към слуха, постигнат чрез кохлеарни импланти, и да възприемат невронната електрическа стимулация като смислен език и звук.
Време на публикуване: 25 май 2024 г.