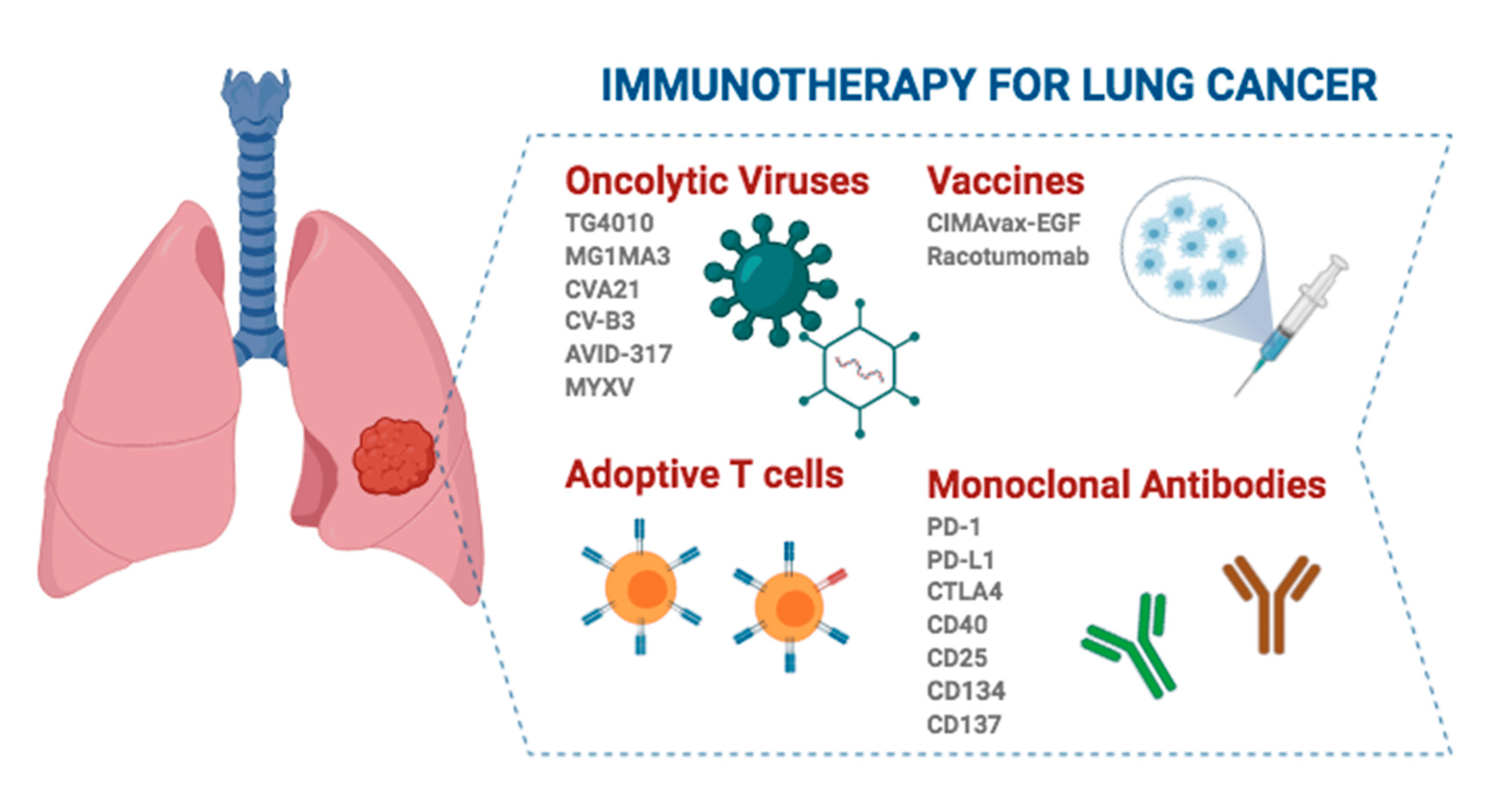
Недребноклетъчният рак на белия дроб (NSCLC) представлява около 80%-85% от общия брой случаи на рак на белия дроб, а хирургичната резекция е най-ефективното средство за радикално лечение на ранен NSCLC. Въпреки това, с едва 15% намаление на рецидивите и 5% подобрение на 5-годишната преживяемост след периоперативна химиотерапия, съществува огромна незадоволена клинична нужда.
Периоперативната имунотерапия за недребноклетъчен рак на белия дроб (NSCLC) е нова гореща точка в изследванията през последните години, а резултатите от редица рандомизирани контролирани проучвания фаза 3 установяват важното място на периоперативната имунотерапия.
Имунотерапията при пациенти с операбилен недребноклетъчен рак на белия дроб (NSCLC) в ранен стадий е постигнала значителен напредък през последните години и тази лечебна стратегия не само удължава преживяемостта на пациентите, но и подобрява качеството им на живот, осигурявайки ефективно допълнение към традиционната хирургия.
В зависимост от това кога се прилага имунотерапия, съществуват три основни модела на имунотерапия при лечението на операбилен недребноклетъчен рак на белия дроб (NSCLC) в ранен стадий:
1. Неоадювантна имунотерапия самостоятелно: Имунотерапията се провежда преди операция, за да се намали размерът на тумора и да се намали рискът от рецидив. Проучването CheckMate 816 [1] показа, че имунотерапията, комбинирана с химиотерапия, значително подобрява преживяемостта без събития (EFS) в неоадювантната фаза в сравнение със самостоятелното приложение на химиотерапия. Освен това, неоадювантната имунотерапия може също да намали честотата на рецидиви, като същевременно подобри честотата на патологичен пълен отговор (pCR) на пациентите, като по този начин намали вероятността от следоперативен рецидив.
2. Периоперативна имунотерапия (неоадювантна + адювантна): При този режим имунотерапията се прилага преди и след операцията, за да се увеличи максимално нейният противотуморен ефект и допълнително да се премахнат минималните остатъчни лезии след операцията. Основната цел на този модел на лечение е да се подобри дългосрочната преживяемост и процентите на излекуване при пациенти с тумори чрез комбиниране на имунотерапия в неоадювантен (предоперативен) и адювантен (следоперативен) етапи. Keykeynote 671 е представител на този модел [2]. Като единственото рандомизирано контролирано проучване (РКИ) с положителни крайни точки за EFS и OS, то оценява ефикасността на пализумаб, комбиниран с химиотерапия, при периоперативно резектабилни пациенти с NSCLC стадий II, IIIA и IIIB (N2). В сравнение със самостоятелното приложение на химиотерапия, пембролизумаб, комбиниран с химиотерапия, удължава средната EFS с 2,5 години и намалява риска от прогресия на заболяването, рецидив или смърт с 41%; KEYNOTE-671 беше и първото имунотерапевтично проучване, което демонстрира полза по отношение на общата преживяемост (OS) при резектабилен NSCLC, с 28% намаление на риска от смърт (HR, 0,72), което е важен етап в неоадювантната и адювантната имунотерапия за операбилен NSCLC в ранен стадий.
3. Само адювантна имунотерапия: В този режим пациентите не са получавали лекарствено лечение преди операцията, а имунопрепарати са били използвани след операцията, за да се предотврати рецидив на остатъчни тумори, което е подходящо за пациенти с висок риск от рецидив. Проучването IMpower010 оценява ефикасността на постоперативния адювантен атилизумаб спрямо оптимална поддържаща терапия при пациенти с напълно резециран недребноклетъчен рак на белия дроб (НДРБК) в стадий IB до IIIA (AJCC 7-мо издание) [3]. Резултатите показват, че допълнителната терапия с атилизумаб значително удължава преживяемостта без заболяване (DFS) при PD-L1 позитивни пациенти в стадий II до IIIA. В допълнение, проучването KEYNOTE-091/PEARLS оценява ефекта на пембролизумаб като допълнителна терапия при напълно резецирани пациенти с НДРБК в стадий IB до IIIA [4]. Паболизумаб е значително удължен в общата популация (HR, 0,76), със средна DFS от 53,6 месеца в групата на Паболизумаб и 42 месеца в групата на плацебо. В подгрупата пациенти с PD-L1 туморен пропорционален скор (TPS) ≥50%, въпреки че DFS (преживяването без прогресия) е удължено в групата на Pabolizumab, разликата между двете групи не е статистически значима поради относително малкия размер на извадката и е необходимо по-дълго проследяване за потвърждаване.
Според това дали имунотерапията се комбинира с други лекарства или терапевтични мерки и начина на комбиниране, програмата на неоадювантна имунотерапия и адювантна имунотерапия може да бъде разделена на следните три основни режима:
1. Единична имунотерапия: Този вид терапия включва проучвания като LCMC3 [5], IMpower010 [3], KEYNOTE-091/PEARLS [4], BR.31 [6] и ANVIL [7], характеризиращи се с използването на единични имунотерапевтични лекарства като (нова) адювантна терапия.
2. Комбинация от имунотерапия и химиотерапия: Такива проучвания включват KEYNOTE-671 [2], CheckMate 77T [8], AEGEAN [9], RATIONALE-315 [10], Neotorch [11] и IMpower030 [12]. Тези проучвания разглеждат ефектите от комбинирането на имунотерапия и химиотерапия в периоперативния период.
3. Комбинация от имунотерапия с други методи на лечение: (1) Комбинация с други имунопрепарати: Например, цитотоксичен Т-лимфоцитен-асоцииран антиген 4 (CTLA-4) е комбиниран в NEOSTAR тест [13], антитяло срещу гена за активиране на лимфоцити 3 (LAG-3) е комбинирано в NEO-Predict-Lung тест [14], а Т-клетъчни имуноглобулини и ITIM структури са комбинирани в SKYSCRAPER 15 тест. Проучвания като комбинацията от TIGIT антитела [15] са засилили противотуморния ефект чрез комбинацията от имунни лекарства. (2) Комбинация с лъчетерапия: например, дувалиумаб, комбиниран със стереотактична лъчетерапия (SBRT), е предназначен да засили терапевтичния ефект на ранния недребноклетъчен рак на белия дроб (NSCLC) [16]; (3) Комбинация с антиангиогенни лекарства: Например, проучването EAST ENERGY [17] изследва синергичния ефект на рамумаб, комбиниран с имунотерапия. Изследването на множество режими на имунотерапия показва, че механизмът на приложение на имунотерапията в периоперативния период все още не е напълно изяснен. Въпреки че имунотерапията самостоятелно е показала положителни резултати в периоперативното лечение, чрез комбиниране на химиотерапия, лъчетерапия, антиангиогенна терапия и други инхибитори на имунните контролни точки, като CTLA-4, LAG-3 и TIGIT, изследователите се надяват допълнително да подобрят ефикасността на имунотерапията.
Все още няма заключение относно оптималния режим на имунотерапия за операбилен ранен недребноклетъчен рак на белия дроб (NSCLC), особено дали периоперативната имунотерапия е в сравнение със самостоятелно прилаганата неоадювантна имунотерапия и дали допълнителната адювантна имунотерапия може да доведе до значителни допълнителни ефекти, като все още липсват резултати от директни сравнителни проучвания.
Форде и др. използваха претеглен анализ на експлораторния propensity score, за да симулират ефекта от рандомизирани контролирани проучвания и коригираха изходните демографски данни и характеристики на заболяването сред различните изследвани популации, за да намалят объркващия ефект на тези фактори, което направи резултатите от CheckMate 816 [1] и CheckMate 77T [8] по-сравними. Медианното време на проследяване беше съответно 29,5 месеца (CheckMate 816) и 33,3 месеца (CheckMate 77T), осигурявайки достатъчно време за проследяване за наблюдение на EFS и други ключови показатели за ефикасност.
В претегления анализ, HR на EFS (доживотна безплодие) е 0,61 (95% CI, 0,39 до 0,97), което предполага 39% по-нисък риск от рецидив или смърт в групата с периоперативна комбинирана химиотерапия с набулиумаб (CheckMate 77T режим) в сравнение с групата с неоадювантна комбинирана химиотерапия с набулиумаб (CheckMate 816). Групата с периоперативна комбинирана химиотерапия с небулиумаб показва умерена полза при всички пациенти в изходен етап, като ефектът е по-изразен при пациенти с по-малко от 1% туморна PD-L1 експресия (49% намаление на риска от рецидив или смърт). Освен това, при пациенти, които не са постигнали pCR, групата с периоперативна комбинирана химиотерапия с набулиумаб показва по-голяма полза от EFS (35% намаление на риска от рецидив или смърт) в сравнение с групата с неоадювантна комбинирана химиотерапия с набулиумаб. Тези резултати показват, че моделът на периоперативна имунотерапия е по-благоприятен от модела на неоадювантна имунотерапия самостоятелно, особено при пациенти с ниска PD-L1 експресия и туморни остатъци след първоначално лечение.
Въпреки това, някои индиректни сравнения (като мета-анализи) не показват значителна разлика в преживяемостта между неоадювантна имунотерапия и периоперативна имунотерапия [18]. Мета-анализ, базиран на индивидуални данни за пациенти, установи, че периоперативната имунотерапия и неоадювантната имунотерапия имат сходни резултати по отношение на преживяемостта без прогресия (EFS) както в pCR, така и в не-PCR подгрупи при пациенти с операбилен ранен стадий на NSCLC [19]. Освен това, приносът на фазата на адювантна имунотерапия, особено след като пациентите постигнат pCR, остава спорен въпрос в клиниката.
Наскоро Консултативният комитет по онкологични лекарства към Американската агенция по храните и лекарствата (FDA) обсъди този въпрос, като подчерта, че специфичната роля на адювантната имунотерапия все още е неясна [20]. Беше обсъдено, че: (1) Трудно е да се разграничат ефектите от всеки етап от лечението: тъй като периоперативната програма се състои от две фази, неоадювантна и адювантна, е трудно да се определи индивидуалният принос на всяка фаза към общия ефект, което затруднява определянето коя фаза е по-критична или дали и двете фази трябва да се провеждат едновременно; (2) Възможността за прекомерно лечение: ако имунотерапията е включена и в двете фази на лечение, това може да доведе до прекомерно лечение на пациентите и да увеличи риска от странични ефекти; (3) Повишено натоварване от лечението: Допълнителното лечение във фазата на адювантно лечение може да доведе до по-голямо натоварване от лечението за пациентите, особено ако има несигурност относно неговия принос към общата ефикасност. В отговор на горния дебат, за да се направи ясно заключение, са необходими по-строго проектирани рандомизирани контролирани проучвания за по-нататъшна проверка в бъдеще.
Време на публикуване: 07 декември 2024 г.