Около 1,2% от хората ще бъдат диагностицирани с рак на щитовидната жлеза през живота си. През последните 40 години, поради широкото използване на образна диагностика и въвеждането на биопсия с фина игла, процентът на откриване на рак на щитовидната жлеза се е увеличил значително, а честотата на рак на щитовидната жлеза се е увеличила три пъти. Лечението на рак на щитовидната жлеза напредна бързо през последните 5 до 10 години, като редица нови протоколи получиха регулаторно одобрение.
Излагането на йонизиращо лъчение в детството е най-силно свързано с папиларен рак на щитовидната жлеза (1,3 до 35,1 случая/10 000 човеко-години). Кохортно проучване, което е изследвало 13 127 деца под 18-годишна възраст, живеещи в Украйна след ядрената авария в Чернобил през 1986 г., за рак на щитовидната жлеза, е открило общо 45 случая на рак на щитовидната жлеза с излишен относителен риск от 5,25/Gy за рак на щитовидната жлеза. Съществува и доза-отговорна връзка между йонизиращото лъчение и рака на щитовидната жлеза. Колкото по-млада е възрастта, на която е получено йонизиращо лъчение, толкова по-висок е рискът от развитие на свързан с радиацията рак на щитовидната жлеза, и този риск е персистирал близо 30 години след облъчването.
Повечето рискови фактори за рак на щитовидната жлеза са непроменими: възрастта, полът, расата или етническата принадлежност и фамилната анамнеза за рак на щитовидната жлеза са най-важните рискови предсказващи фактори. Колкото по-голяма е възрастта, толкова по-висока е честотата и по-нисък е процентът на преживяемост. Ракът на щитовидната жлеза е три пъти по-често срещан при жените, отколкото при мъжете, като този процент е приблизително постоянен в световен мащаб. Генетичните вариации в зародишната линия на 25% от пациентите с медуларен карцином на щитовидната жлеза са свързани с наследствени синдроми на множество ендокринни тумори тип 2А и 2В. 3% до 9% от пациентите с добре диференциран рак на щитовидната жлеза имат наследственост.
Проследяването на повече от 8 милиона жители в Дания показа, че нетоксичната нодуларна гуша е свързана с повишен риск от рак на щитовидната жлеза. В ретроспективно кохортно проучване на 843 пациенти, подложени на операция на щитовидната жлеза поради едностранни или двустранни тироидни възли, гуша или автоимунно заболяване на щитовидната жлеза, по-високите предоперативни нива на серумен тиротропин (TSH) са били свързани с рак на щитовидната жлеза: 16% от пациентите с нива на TSH под 0,06 mIU/L са развили рак на щитовидната жлеза, докато 52% от пациентите с TSH ≥ 5 mIU/L са развили рак на щитовидната жлеза.
Хората с рак на щитовидната жлеза често нямат симптоми. Ретроспективно проучване на 1328 пациенти с рак на щитовидната жлеза в 16 центъра в 4 страни показа, че само 30% (183/613) са имали симптоми при поставяне на диагнозата. Пациентите с маса на врата, дисфагия, усещане за чуждо тяло и дрезгавост обикновено са по-тежко болни.
Ракът на щитовидната жлеза традиционно се представя като палпируем тироиден възел. Честотата на рак на щитовидната жлеза при палпируеми нодули се съобщава, че е съответно около 5% и 1% при жените и мъжете в райони на света с адекватен йод. Понастоящем около 30% до 40% от раковите заболявания на щитовидната жлеза се откриват чрез палпация. Други често срещани диагностични подходи включват образна диагностика, несвързана с щитовидната жлеза (напр. каротиден ултразвук, образна диагностика на шията, гръбначния стълб и гръдния кош); Пациенти с хипертиреоидизъм или хипотиреоидизъм, които не са докосвали нодулите, получават ултрасонография на щитовидната жлеза; Пациенти със съществуващи тироидни нодули са били повторно подложени на ултразвук; По време на следоперативно патологично изследване е направено неочаквано откритие на окултен рак на щитовидната жлеза.
Ултразвукът е предпочитаният метод за оценка на палпируеми тиреоидни възли или други образни находки на тиреоидни възли. Ултразвукът е изключително чувствителен при определяне на броя и характеристиките на тиреоидните възли, както и на високорискови характеристики, свързани с риска от злокачествено заболяване, като маргинални неравности, точковиден силен ехогенен фокус и екстратиреоидна инвазия.
В момента свръхдиагностицирането и лечението на рак на щитовидната жлеза е проблем, на който много лекари и пациенти обръщат специално внимание, и клиницистите трябва да се опитат да избегнат свръхдиагностицирането. Но този баланс е трудно постижим, тъй като не всички пациенти с напреднал, метастатичен рак на щитовидната жлеза могат да напипат тиреоидни възли и не всички диагнози на рак на щитовидната жлеза с нисък риск са предотвратими. Например, случаен микрокарцином на щитовидната жлеза, който може никога да не причини симптоми или смърт, може да бъде диагностициран хистологично след операция за доброкачествено заболяване на щитовидната жлеза.
Минимално инвазивните интервенционални терапии като ултразвуково-насочвана радиочестотна аблация, микровълнова аблация и лазерна аблация предлагат обещаваща алтернатива на хирургията, когато нискорисковият рак на щитовидната жлеза изисква лечение. Въпреки че механизмите на действие на трите метода за аблация са малко по-различни, те са по същество сходни по отношение на критериите за селекция на тумора, туморния отговор и следоперативните усложнения. Понастоящем повечето лекари са съгласни, че идеалната туморна характеристика за минимално инвазивна интервенция е вътрешен папиларен карцином на щитовидната жлеза с диаметър < 10 mm и > 5 mm от чувствителни на топлина структури като трахеята, хранопровода и рекурентния ларингеален нерв. Най-честото усложнение след лечението остава неволното топлинно увреждане на близкия рекурентен ларингеален нерв, водещо до временна дрезгавост. За да се сведе до минимум увреждането на околните структури, се препоръчва да се остави безопасно разстояние от целевата лезия.
Редица проучвания показват, че минимално инвазивната интервенция при лечението на папиларен микрокарцином на щитовидната жлеза има добра ефикасност и безопасност. Въпреки че минимално инвазивните интервенции при папиларен рак на щитовидната жлеза с нисък риск дават обещаващи резултати, повечето проучвания са ретроспективни и фокусирани върху Китай, Италия и Южна Корея. Освен това не е имало директно сравнение между използването на минимално инвазивни интервенции и активно наблюдение. Следователно, ултразвуково-насочваната термична аблация е подходяща само за пациенти с рак на щитовидната жлеза с нисък риск, които не са кандидати за хирургично лечение или които предпочитат този вариант на лечение.
В бъдеще, за пациенти с клинично значим рак на щитовидната жлеза, минимално инвазивната интервенционална терапия може да бъде друга възможност за лечение с по-нисък риск от усложнения в сравнение с хирургията. От 2021 г. насам техниките за термична аблация се използват за лечение на пациенти с рак на щитовидната жлеза под 38 mm (T1b~T2) с високорискови характеристики. Тези ретроспективни проучвания обаче включват малка кохорта от пациенти (от 12 до 172) и кратък период на проследяване (средно от 19,8 до 25,0 месеца). Следователно са необходими повече изследвания, за да се разбере стойността на термичната аблация при лечението на пациенти с клинично значим рак на щитовидната жлеза.
Хирургията остава основният метод за лечение на предполагаем или цитологично потвърден диференциран карцином на щитовидната жлеза. Съществуват противоречия относно най-подходящия обхват на тиреоидектомията (лобектомия и тотална тиреоидектомия). Пациентите, подложени на тотална тиреоидектомия, са изложени на по-голям хирургичен риск от тези, подложени на лобектомия. Рисковете от операция на щитовидната жлеза включват увреждане на рецидивиращия ларингеален нерв, хипопаратиреоидизъм, усложнения от рани и необходимост от добавки с тиреоидни хормони. В миналото тоталната тиреоидектомия е била предпочитаното лечение за всички диференцирани ракове на щитовидната жлеза > 10 mm. Проучване от 2014 г. на Adam et al. обаче показва, че няма статистически значима разлика в преживяемостта и риска от рецидив между пациенти, подложени на лобектомия и тотална тиреоидектомия при папиларен рак на щитовидната жлеза с размери от 10 mm до 40 mm без клинично високорискови характеристики.
Следователно, понастоящем лобектомията обикновено се предпочита при едностранен добре диференциран рак на щитовидната жлеза < 40 mm. Тоталната тиреоидектомия обикновено се препоръчва при добре диференциран рак на щитовидната жлеза с размер 40 mm или по-голям и двустранен рак на щитовидната жлеза. Ако туморът се е разпространил в регионалните лимфни възли, трябва да се извърши дисекция на централните и страничните лимфни възли на шията. Само пациенти с медуларен рак на щитовидната жлеза и някои добре диференцирани видове рак на щитовидната жлеза с голям обем, както и пациенти с външна агресия на щитовидната жлеза, се нуждаят от профилактична дисекция на централните лимфни възли. Профилактична дисекция на страничните шийни лимфни възли може да се обмисли при пациенти с медуларен рак на щитовидната жлеза. При пациенти със съмнение за наследствен медуларен карцином на щитовидната жлеза, плазмените нива на норепинефрин, калций и паратиреоиден хормон (PTH) трябва да се оценят преди операцията, за да се идентифицира MEN2A синдром и да се избегне пропускане на феохромоцитом и хиперпаратиреоидизъм.
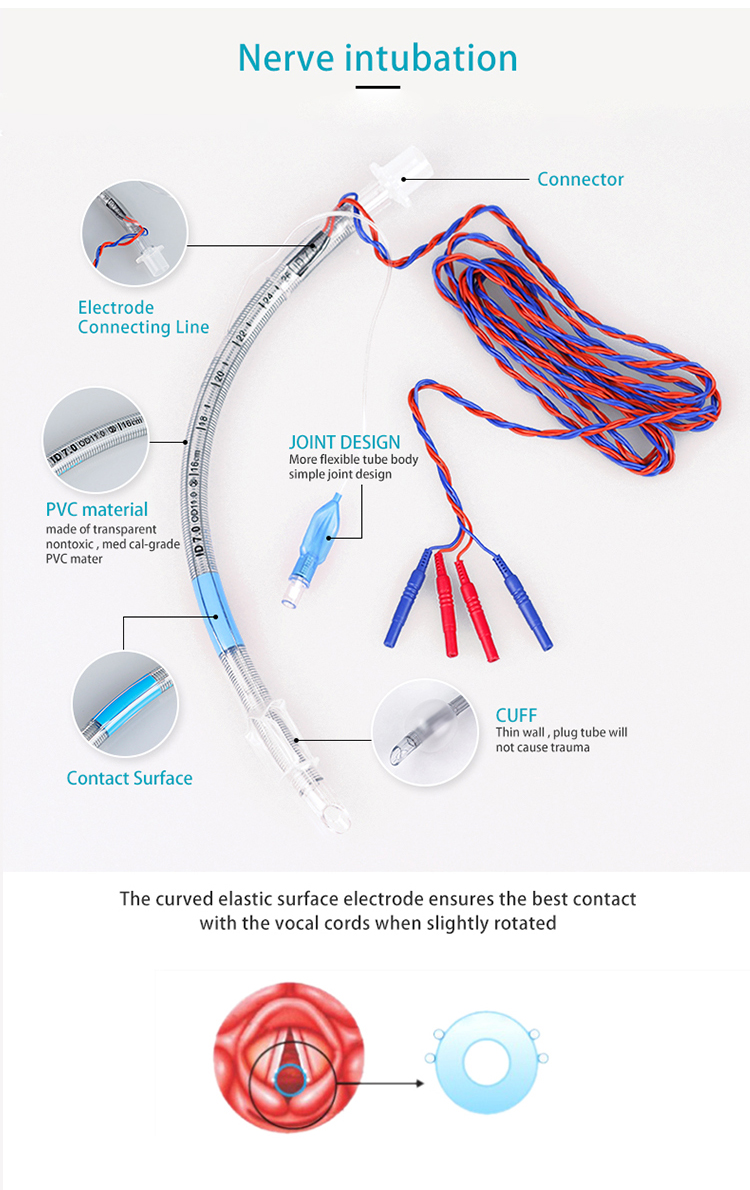
Интубацията на нервите се използва главно за свързване с подходящ нервен монитор, за да се осигури дискретен дихателен път и за наблюдение на интраоперативната мускулна и нервна активност в ларинкса.
Продукт за ЕМГ ендотрахеална тръба кликнете тук
Време на публикуване: 16 март 2024 г.